摘要
目的:为确定乳房超声波检查在诊断性早熟中的效用,提出鉴别无/缓慢进展或短暂性早熟与迅速发展的中枢性性早熟的预兆指数。方法:连续募集60名性早熟女孩。对所有女孩评价Tanner发育分期,测定基础的和GnRH刺激的LH和FSH激素水平、雌性激素水平和骨龄,并进行骨盆和乳房超声评价。拟合逻辑回归模型,鉴别迅速发展的中枢性性早熟与无/缓慢发展或短暂形式的诊断因素。结果:超声乳房体积≥0.85cm3与迅速发展的中枢性性早熟相关(P=0.01)。子宫体积≥5cm3、LH峰值≥7IU/L、出现子宫内膜回声、E2水平≥50pmol/L和骨龄>2 SDS与迅速发展的中枢性性早熟显著相关。包括子宫体积、E2水平、骨龄、子宫内膜回声和超声乳房体积的多变量模型具有高度分类迅速发展形式的能力。根据多变量分析确定了迅速发展的中枢性性早熟预兆指数。结论:超声乳房方法可比Tanner分期更好地确定乳房和成熟度分期。超声乳房体积≥0.85cm3是迅速发展的中枢性性早熟的独立预测因素。由子宫体积、E2水平、出现子宫内膜回声、骨龄和超声乳房体积的多变量模型得出预兆指数,可有助于早期鉴别诊断迅速发展的中枢性性早熟与无/缓慢发展的或短暂形式的性早熟。
关键词:乳房超声;多变量模型;性早熟;乳房过早发育风险分值
前言
性早熟通常定义为女孩8岁前和男孩9岁前出现第二性征。女孩的性早熟有许多紊乱表现,包括以稳定的/缓慢发展的或消退的青春期征兆为特征的非/缓慢或短暂的性早熟形式,以及迅速发展的中枢性性早熟。后者的青春期发育加速迅速,其进程比正常青春期快许多。无/缓慢发展的或短暂的形式为良性变异体,不需要任何的治疗。而迅速发展的中枢性性早熟可能具有先天的或继发于中枢神经系统(CNS)损害。在诊断时,迅速发展形式需要磁共振成像(MRI)检查CNS损害和促性腺激素释放激素类似物(GnRHa)的抑制治疗。但可能难以将非/缓慢发展或短暂形式与迅速发展形式区分开来,而早期鉴别迅速发展的中枢性性早熟非常重要。
通常使用Tanner分期的临床检查评价性早熟病人的乳房发育。但由于不能将乳腺组织与周围松散的脂肪和连接组织相区分,常常难以得到正确的乳腺体功能评价。乳房超声尚未用做诊断性早熟女孩的方法,但可使我们获得准确的乳房发育形态结构和体积数据。Bruni et al.提出了乳腺发育超声等级,并报告5个发育等级与雌性激素生成增长密切相关。
本研究的目的是使用多变量模型确定超声图评价乳房组织,诊断检查性早熟的效用,使用该模型得出预兆指数,尽可能早地鉴别出需要脑部MRI和GnRHa抑制治疗的完全发展形式的性早熟。
病人与方法
在2002年-2003年,我们连续募集了60名由全科医生或初级保健咨询而转诊到我院来的女孩。这些女孩在3-8岁出现性早熟特征,均无神经学方面的征兆和症状、或已知的CNS疾病以及外源性雄性激素或雌性激素暴露。诊断评价包括身高、体重、BMI、青春期发育分期、骨龄,测量基线和GnRH刺激的促卵泡激素(FSH)、黄体生成素(LH)、血清雌二醇(E2)水平,骨盆超声测量子宫和卵巢,超声测量乳房体积和形态。
在至少6个月的跟踪后,由有经验的临床医生评价青春期发育进展速度。25名女孩分类为迅速发展的中枢性性早熟(组1),其余35名为无/缓慢发展或短暂性早熟(组2)。迅速发展中枢性性早熟的诊断依据为8岁前出现乳房芽蕾,并伴随下述一项或多项表现:月经、阴毛、生长加速或骨龄大于生活年龄2SDS以上。在追踪中都观察到组1病人青春期发育分期的迅速发展。
组2的35名病人诊断为无/缓慢发展或短暂性早熟,包括了14名8岁前乳房组织发育而无其它性成熟征兆的病人; 5名有乳房芽蕾和骨龄提前和/或身高速度增长而追踪中乳房发育无发展的病人; 12名有乳房芽蕾及阴毛或腋毛、无骨龄或生长突增和追踪中青春期征兆无发展的病人;4名在第一次评价时有乳房芽蕾及阴毛或腋毛、骨龄提前和/或身高生长速度增加,但在追踪中乳房发育消退、骨龄无发展的病人。所有的诊断由至少2年的临床和生长学追踪所确认,统计比较两组第一次评价的临床、激素和超声数据。
所有迅速发展的中枢性性早熟女孩进行下丘脑-垂体区域的CNS磁共振成像,均未检测出该区域的异常。使用Harpenden测距仪测量身高。
身高和生长速度均以生活年龄的标准差分值表示(SDS,即Z分值)。青春期发育分期依Marshall和Tanner。如果乳房发育不对称,选用较高的分期。以父母身高中值计算靶身高,以SDS表示。BMI-SDS的计算依据Cacciari et al。使用Greulich和Pyle方法评价骨龄,并以生活年龄SD表示。
采用化学发光免疫方法测定血清FHS、LH和E2水平。根据常规膀胱充满法,使用3.5–5-MHz的凸传感器完成骨盆超声检查,计算子宫和卵巢体积(使用椭圆体公式(V = D1 × D2 × D3 × 0.523, 其中 D1为最大纵径, D2为最大前后径,D3为最大的横径),目测子宫内膜回声和可测量的滤泡。
以10-MHZ线性传感器完成乳房超声检查,使用椭圆体公式计算乳房体积(V = D1 × D2 × D3 × 0.523,在最大直径的横断图像上测量正交的前后径D1和左右径D2,在纵向图像上测量最大头尾直径D3)。在探头无按压乳房组织下评价乳房直径。根据Bruni et al.报告的腺体发育的5个形态等级方法,评价乳房后剖面(posterior profile)形态:
等级A:无腺体芽蕾;
等级B:腺体芽蕾开始出现;
等级C:芽蕾生长,显示出边缘线,呈圆形、与周围连接-脂肪组织有明显区别;
等级D:腺体芽蕾出现分枝,分枝由周围的芽蕾伸入基质。
等级E:成三角形,在最后生长阶段腺体结构为锥体型,尖部向上,在声谱图像上显示为三角形。
因两侧乳房发育可能不对称,所以分别评价。由同一名观察者完成骨盆和乳房的超声评价。
由每名病人父母或监护人得到知情同意书,研究方案得到本单位伦理委员会批准。
统计学分析
连续变量以平均数或数据分布偏斜以中位数与25th-75th百分位数报告,分类变量以绝对和相对频数报告。使用通用线性模型比较超声外观所确定的不同等级间的乳房体积。拟合逻辑回归模型来鉴别用于预测迅速发展的中枢性性早熟的可能因素。报告让步比(odds ratios, OR)及其95%的置信区间。在检验了共线性后,多变量模型包括所有单变量分析中P < 0.1的共同风险因子,估价独立的预测价值,在最后的2种模型中使用相同的风险因子控制乳腺体积的作用。以c统计量和收缩系数(接近1为最好)分别估价基于模型的敏感性和特异性、以及所建立的辨别能力模型和校准模型。为了便于分析,使用文献中的界值将连续变量分为两组,连续变量包括LH峰值、E2、子宫体积、卵巢体积、最大的卵泡直径; FSH和腺体体积使用分布的中位数;骨龄界值为年龄预期值之上2SD。
在11名女孩,计算Lin一致性相关系数估价超声测量的可重复性。观察者内((R = 0.993, P < 0.0001)和观察者之间(R = 0.988, P < 0.0001)的相关系数都非常好。
使用Stata 8进行计算,双尾P值<0.05为具统计学显著性。使用Bonferroni修正进行多重比较。
结果
生长学参数
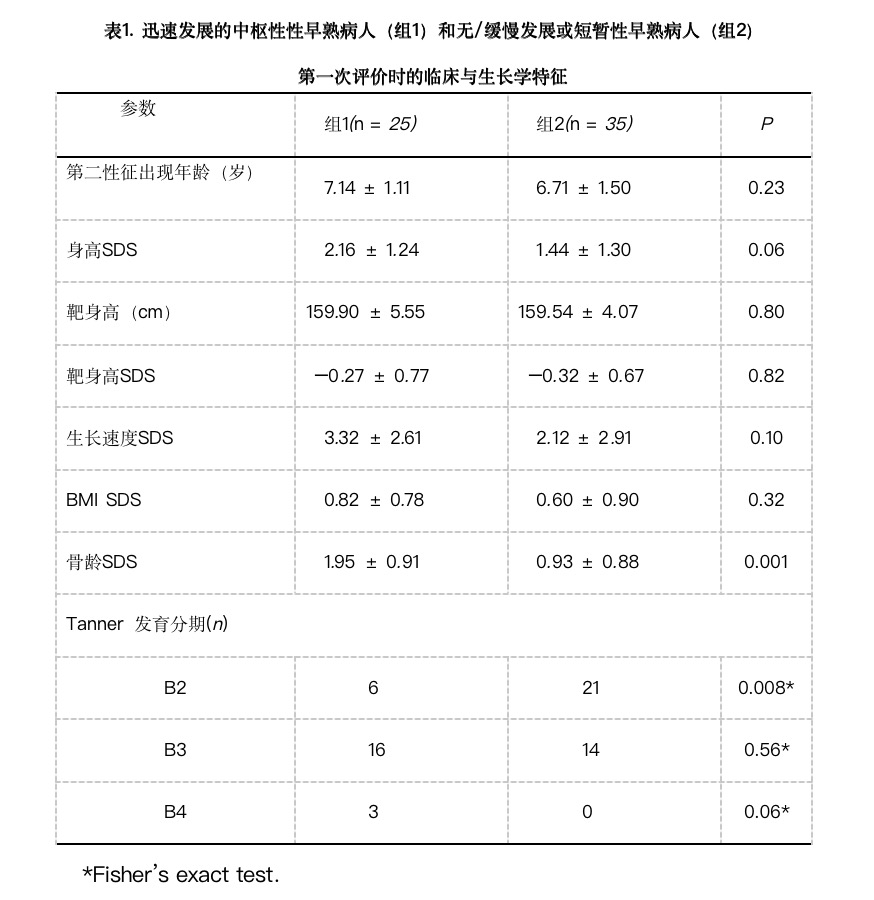
第一次评价时两组病人的临床和生长学特征见表1。组1和组2之间生长学数据无统计学显著性差异。组1骨龄高于组2,组2乳房发育程度低于组1.
激素参数
LH基础值中位数为0.60 IU/L(25th–75th百分位数, 0.60–1.60 IU/L),组1和组2之间平均基础LH水平无显著性差异。对GnRH刺激试验的血清LH和FSH中位数分别为5.63 IU/L(25th–75th百分位数, 2.40–12.88 IU/L)和9.93 IU/L (25th–75th百分位数, 7.30–12.20 IU/L)。E2水平中位数49.92 pmol/L (25th–75th百分位数, 36.71–69.34 pmol/L)。
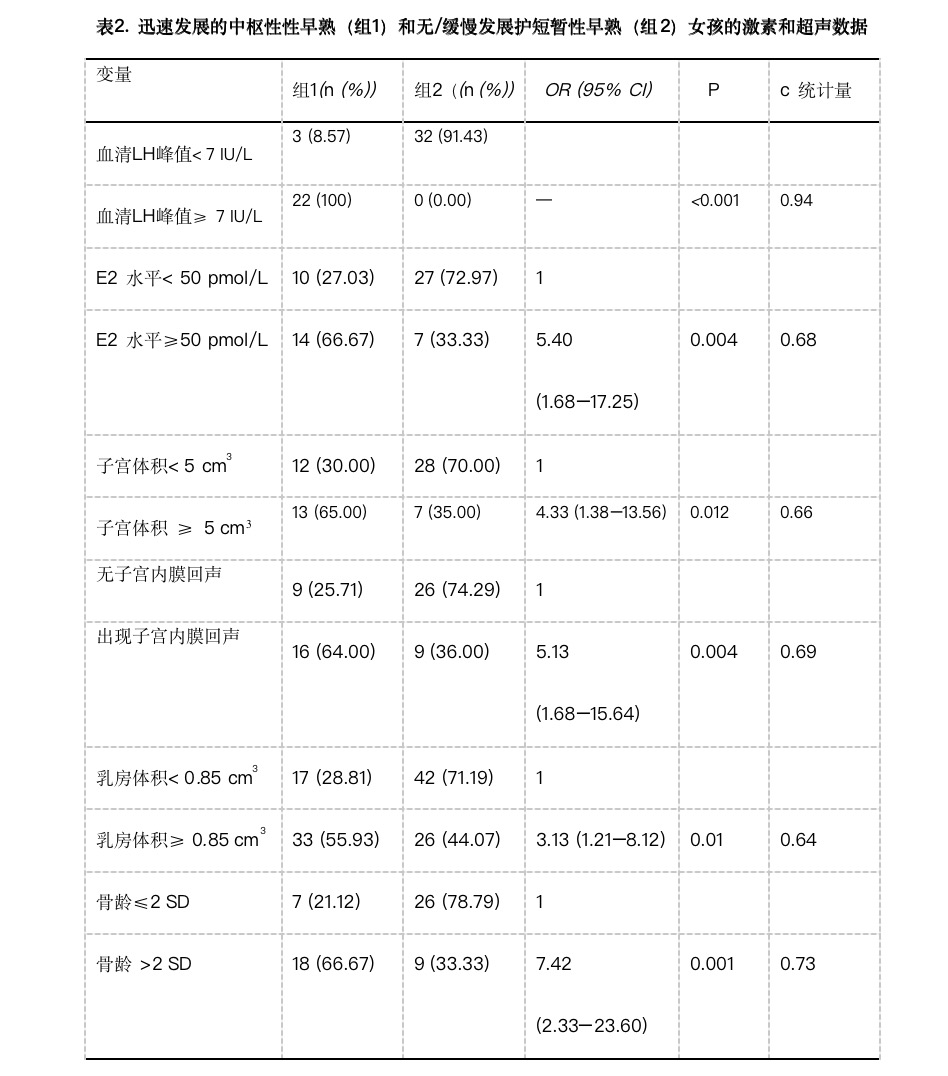
如表2,LH峰水平≥7 IU/L和E2水平≥ 50 pmol/L与迅速发展的中枢性性早熟显著相关(分别为P < 0.001 和 P = 0.004),有以c统计量估量的较好判别能力(分别为c = 0.94 和 c = 0.68)。LH峰和E2水平的敏感性分别为88%和58.3%,特异性分别为100%和79.4%。FSH峰水平与迅速发展的中枢性性早熟无相关。组2中的3名病人,因技术问题GnRH试验中断。
骨盆超声
所有病人的子宫体积中位数为3.60cm3 (25th–75th百分位数, 2.39–5.73 cm3),25名可见子宫内膜。卵巢体积中位数2.11cm3 (25th–75th百分位数, 1.28–3.52 cm3),优势卵泡直径中位数为6.80mm (25th–75th 百分位数, 5.50–8.60 mm)。
由表2可见,子宫体积≥ 5 cm3、出现内膜回声与迅速发展的中枢性性早熟显著相关(分别为P = 0.012 和 P = 0.004),有较好的判别能力(分别为c = 0.66 和 c = 0.69)。子宫体积的敏感性和特异性分别为52.0%和80.80% (界值, 5cm3),而子宫内膜回声的敏感性和特异性分别为64.0%和74.2%。优势卵泡直径≥1cm和卵巢体积≥2cm3与迅速发展的中枢性性早熟无相关。
乳房超声
乳房体积的中位0.85cm3 (25th–75th百分位数, 0.33–2.21cm3). 乳房体积≥ 0.85cm3与迅速发展的中枢性性早熟显著相关(P = 0.01),判别能力较好(c = 0.64)(表2)。超声测量的乳房体积的敏感性和特异性分别为66.0%和61.7% (界值0.85 cm3)。乳房体积的增长与超声等级的发展显著相关(回归模型总P 值< 0.001;等级B与C, P < 0.001; 等级 C与等级D, P < 0.001;等级D与等级E, P < 0.001)。
超声乳房等级与迅速发展的中枢性性早熟的相关处于显著性的边缘(P = 0.04)。图1报告了所有病人的超声乳房形态和与Tanner等级的关系,二者之间的相关虽有统计学显著性,但相关关系微弱(Spearman’s rho = 0.54;P < 0.001)。
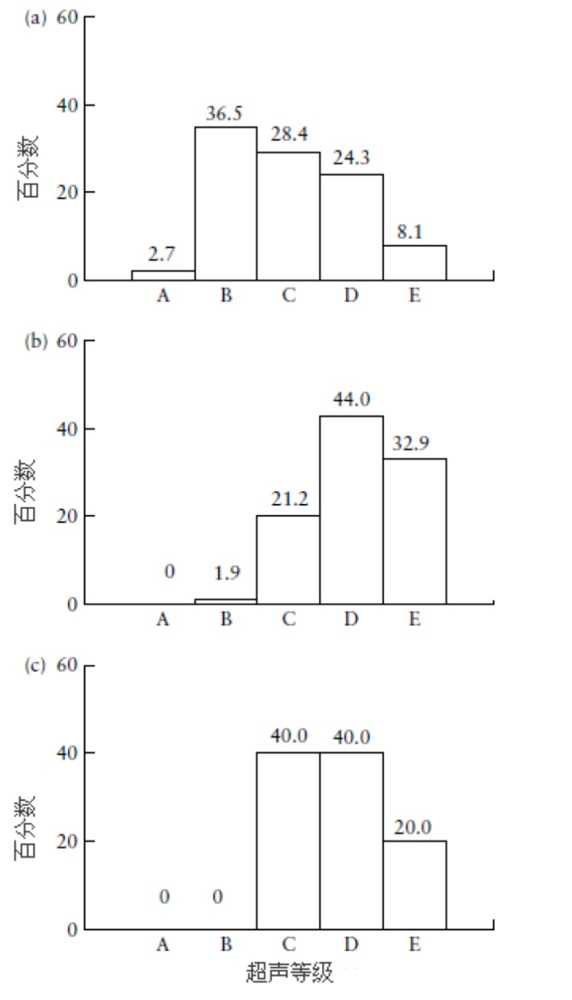
图1. 性早熟女孩Tanner B2(a)、B3(b)和B4(c)等级内的超声乳房等级百分数分布
多变量模型
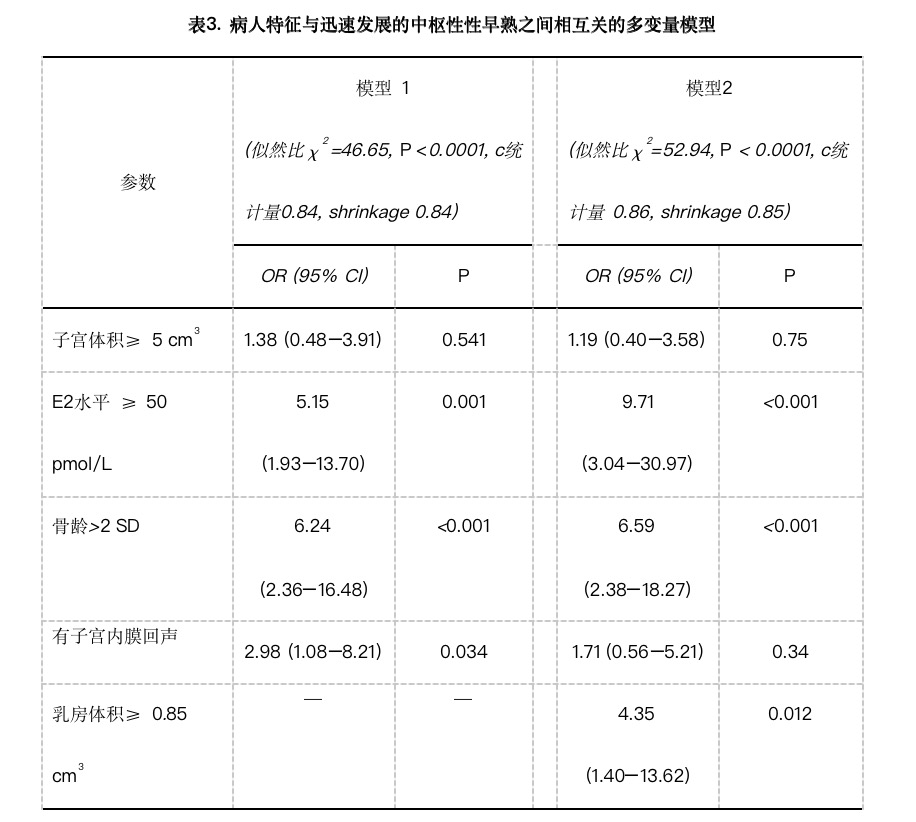
选择子宫体积、LH峰值、骨龄提前、出现子宫内膜回声和E2水平进行多变量分析。但由于存在共线性,在统一模型中不能同时包含LH和E2。在这两个参数之中,由于在各自的多变量模型中E2的判别能力较高,而且也是临床中容易获得的激素参数而予以保留。
E2水平、骨龄提前和出现子宫内膜回声是迅速发展的中枢性性早熟的独立预测因素(分别为P = 0.001, P < 0.001和P = 0.034)(表3,模型1)。模型的敏感性和特异性分别为75.0%和85.3%,当增加独立预测变量(P = 0.012)乳房体积时,进一步增加了分别能力,c统计量由0.84增加到0.86(表3,模型2),模型的敏感性和特异性分别为77.1%和83.3%。
预兆指数
使用模型2设计预兆指数,模型(log OR)估价的每一系数舍入到1或0.5单位。共变量编码为1,如果出现(≥界值)为1,无为0(<界值),每共变量乘以新系数,计算数值之和,其算法如下:
RPCPP风险 = [0.5 ×(1:子宫体积≥ 5 cm3 或 0:子宫体积<5 cm3)] + [2.5 ×(1:E2水平≥ 50 pmol/L 或 0:E2水平<50 pmol/L)] + [2 ×(1:骨龄>2SD 或 0:骨龄≤2SD)] + [0.5 ×(1:出现子宫内膜厚度或 0:无子宫内膜厚度)] + [1.5 ×(1:乳房体积≥ 0.85 cm3 或 0:乳房体积< 0.85cm3)] (RPCPP = 迅速发展的中枢性性早熟)。
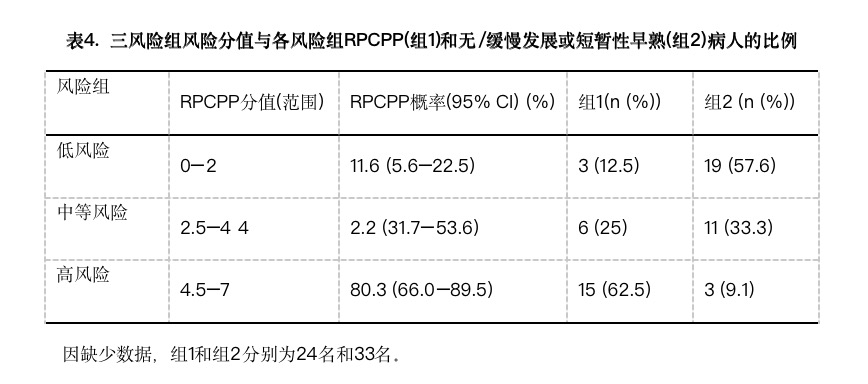
风险得分的范围在0-7之间,分值越高所对应的迅速发展的中枢性性早熟可能性越大。使用该指数的三分位数,确定迅速发展的中枢性性早熟的三种风险(低、中、高)。
表4为风险分值与迅速发展的中枢性性早熟可能性之间的关系。使用该预兆指数,大部分迅速发展的中枢性性早熟病人(62.5%)有高的风险分值,而大部分无/缓慢进展或短暂形式的病人(57.6%)表现出低风险分值。
讨论
性早熟以性腺成熟广谱为特征,其范围由乳房过早发育至迅速发展的中枢性性早熟。对这些疾病给以了不同的名称,例如乳房初发育变异体(thelarche variant)、过大的乳房初发育(exaggerated thelarche)、非持续性(unsustainedand)和缓慢发展的性早熟(slowly progressive precocious puberty)。所有这些变异体可称为无/缓慢发展或短暂的性早熟形式,以区别于完全迅速发展的中枢性性早熟。因为这两种形式的性早熟最初的临床表现相似而难以区分。此外,乳房过早发育有发展为完全性早熟的高发生率。
对于预测与治疗,主要的是要鉴别无/缓慢发展或短暂的形式还是迅速发展的中枢性性早熟。迅速发展的中枢性性早熟病人可能需要脑部成像以检查隐蔽的颅内损害,也需要以GnRH类似物抑制治疗,而无/缓慢发展或短暂形式则无需治疗。
在性早熟的诊断检查中尚未使用乳房超声波检查法,迄今为止,乳房发育的评价通常仅使用Tanner的分期方法,在肥胖女孩常常不能确定乳腺组织的存在和雌性激素引起的乳房成熟。
Bruni et al提出了乳房生长和成熟的超声等级,在正常女孩共划分了由A至E的5个等级。乳房发育通过这些等级的进展与雌性激素水平的增长正相关。虽然在本研究中超声乳房等级与Tanner等级显著相关,但我们发现Tanner等级与声谱仪测定的成熟程度不同。在开始成熟发育的Tanner B2 等级,超声等级为D或E,说明了较高程度的雌性激素暴露;而在Tanner B3或B4,也观察到了乳房成熟较低的超声等级。
在本研究中,超声波扫描评价的乳房形态分级仅证实了判别迅速发展的中枢性性早熟和无/缓慢发展或短暂性早熟的较好能力。这种可能性是存的,因在病人进入本研究时仅做了一次发育等级评价。监测乳房发育通过各等级的进展速度的纵断研究可能有助于鉴别迅速发展的中枢性性早熟,因为中枢性性早熟病人较正常青春期加速更大、通过的更快。
在性早熟诊断检查中,乳房体积超声测量是一种有用的工具,因为乳房体积≥ 0.85cm3与迅速发展的中枢性性早熟显著相关。
在我们的研究中,除了GnRH刺激试验外,预测迅速发展的中枢性性早熟的主要因素为骨龄提前>2SD、E2水平≥50pmol/L、子宫体积≥5cm3、出现子宫内膜回声、超声乳房体积≥ 0.85cm3。包括所有这些参数的多变量模型对于检查迅速发展的中枢性性早熟有较高的判别能力,其敏感性和特异性分别为77.1%和83.3%。
使用这个多变量模型可以确定迅速发展的中枢性性早熟风险分值,易于计算并有助于早期鉴别诊断迅速发展的青春期。但是尚需前瞻性研究确认这种征兆指数的效用。
总之,根据超声检查而评价的乳房形态比Tanner分级更好地反映了乳房的发育,但至少在本研究中,不能够区别无/缓慢发展与迅速发展的中枢性性早熟。相反地,乳房体积似乎与迅速发展的形式相关。我们认为在性早熟诊断检查中应当包括乳房超声波检查,因为这种方法无损伤,是完全能够耐受的。在我们的研究中,除了超声乳房体积外,预测迅速发展的中枢性性早熟的主要因素还有E2水平、子宫体积、骨龄和优势卵泡直径。使用所有这些参数得出的风险分值可作为早期检查迅速发展的中枢性性早熟女孩的有用工具。
【金骨龄】专业骨龄及生长发育研究机构,中国骨龄行业标准制定者张绍岩教授任首席科学家,致力于提供适合中国当代少年儿童的骨龄评价技术和生长发育评价服务,独立研发了适用于医疗、体育、司法及母婴行业的骨龄软件 !
【热门文章】

